CA LÂM SÀNG
1. Biểu hiện lâm sàng
Một nam bệnh nhân 28 tuổi nhập viện với tiền sử 1 tháng chán ăn và khó tiêu. Khám lâm sàng không ghi nhận bất thường, không có bệnh lý kèm theo đáng kể và không có tiền sử dùng thuốc. Các xét nghiệm cận lâm sàng bao gồm hemoglobin (154 g/L) và ferritin (77,20 ng/mL) đều nằm trong giới hạn bình thường.
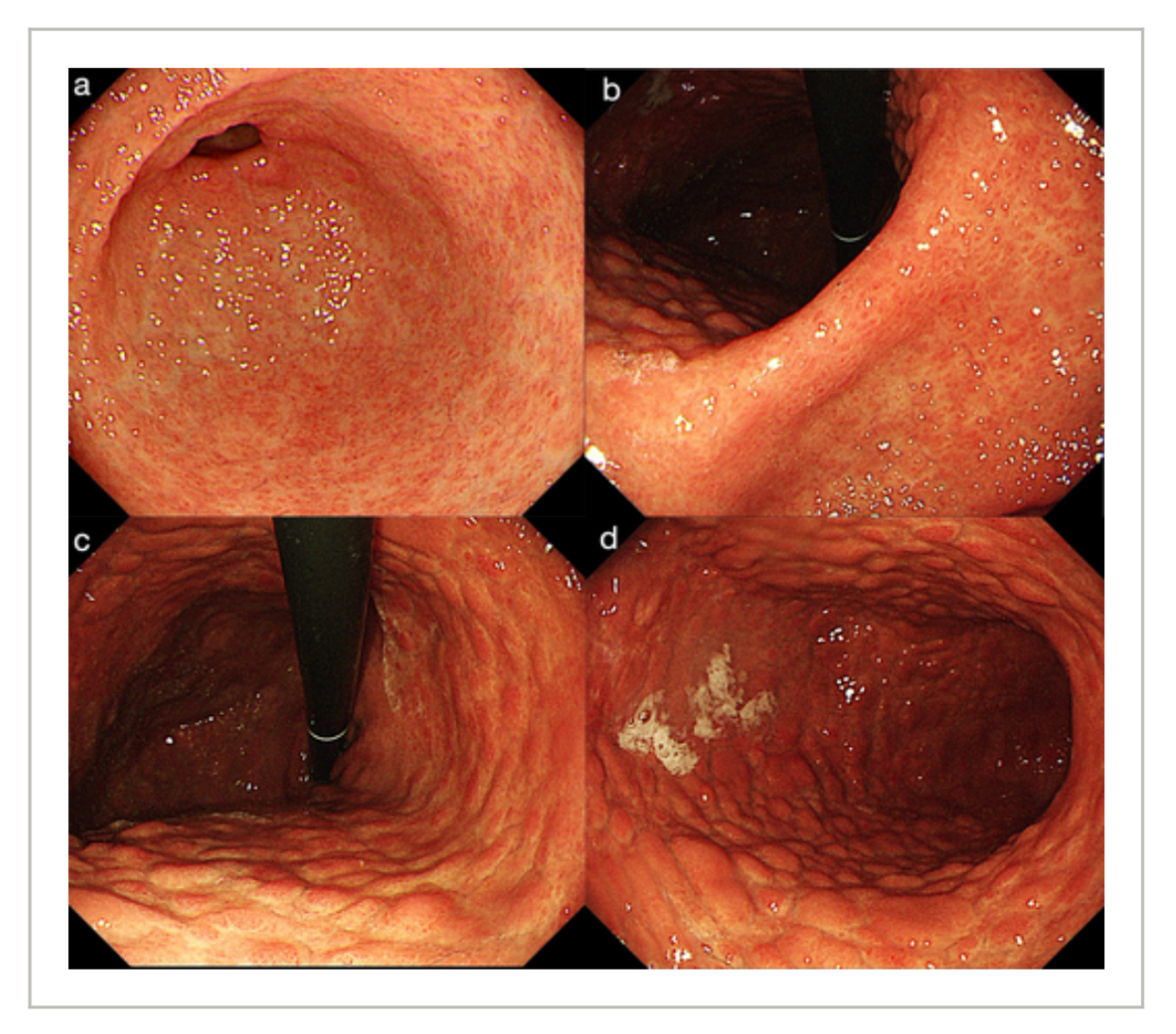
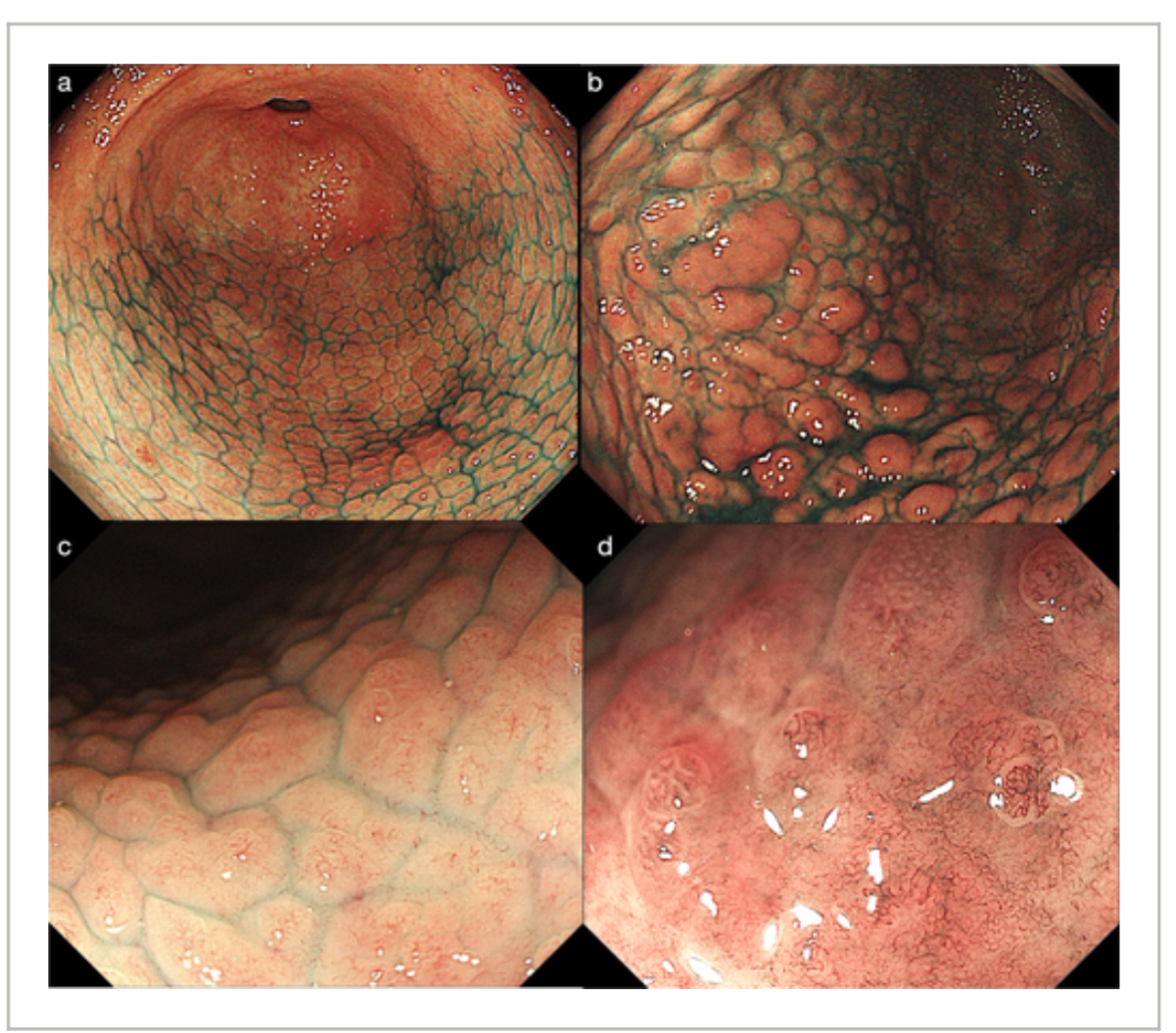
Nội soi tiêu hóa trên cho thấy những thay đổi dạng nốt lan tỏa ở niêm mạc thân vị dưới ánh sáng trắng, đặc trưng bởi các nốt được bao quanh bởi những vùng lõm giống teo niêm mạc, kèm theo niêm mạc hang vị hơi thô ráp (Hình 1). Nội soi nhuộm màu bằng indigo carmine làm nổi bật hình ảnh dạng nốt giống “trứng cá hồi” đặc trưng ở hang vị, trong đó nội soi phóng đại cho thấy vi mạch máu bị phân mảnh với các mạch có kích thước đồng đều, sắp xếp thành dạng lưới không đều, cùng với cấu trúc bề mặt vi thể không rõ hoặc mất hoàn toàn (Hình 2).
Chẩn đoán nào là phù hợp nhất?
(Chi tiết được mô tả trong chú thích hình)
HÌNH 1
(Mở hình trong trình xem)
PowerPoint
Chú thích: Chi tiết được trình bày trong chú thích hình.
HÌNH 2
(Mở hình trong trình xem)
PowerPoint
Chú thích: Chi tiết được trình bày trong chú thích hình.
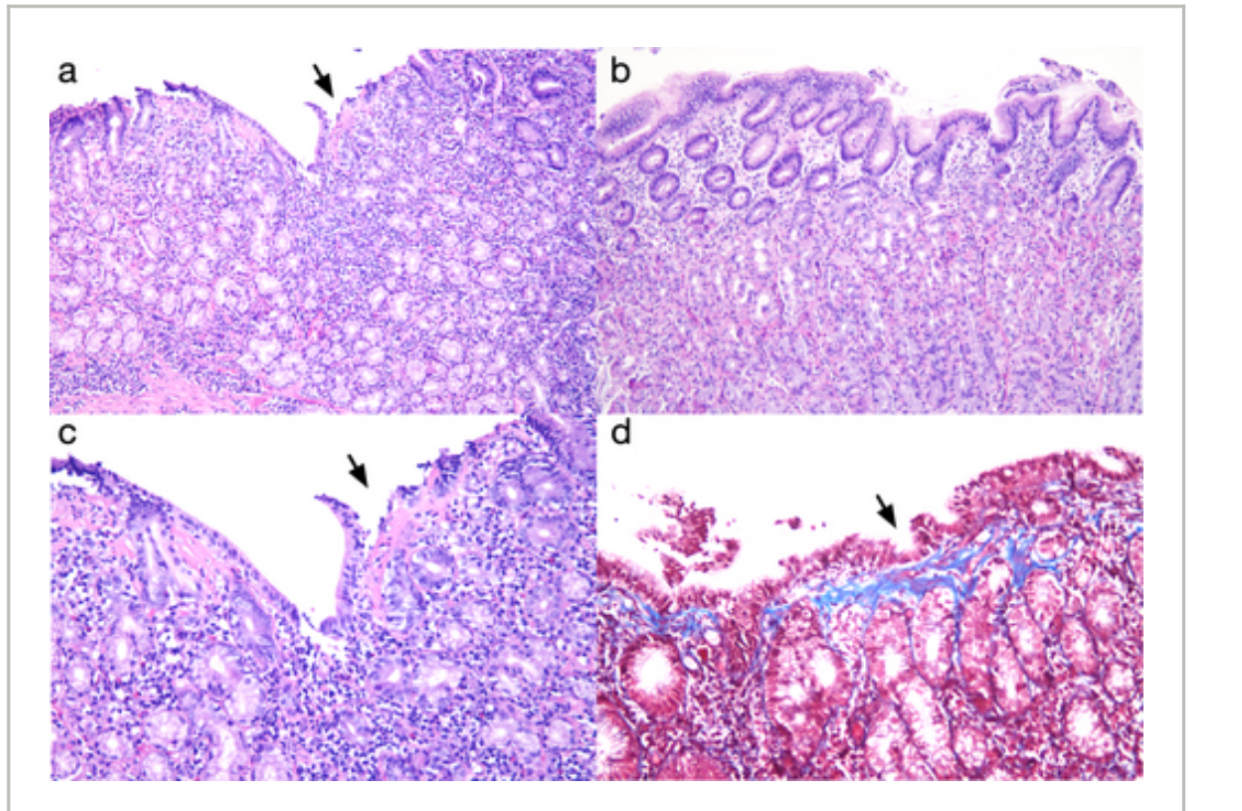
Sinh thiết từ các nốt ở thân vị và niêm mạc hang vị đều xác nhận tình trạng viêm mạn tính mức độ trung bình đến nặng kèm tăng sản mô lympho. Quan trọng hơn, nhuộm Masson trichrome cho thấy sự lắng đọng dải collagen dưới biểu mô chỉ xuất hiện ở hang vị, trong khi mẫu sinh thiết thân vị chỉ ghi nhận sự xâm nhập lympho mà không có lắng đọng collagen (Hình 3), từ đó xác lập chẩn đoán viêm dạ dày collagen.
HÌNH 3
(Mở hình trong trình xem)
PowerPoint
Chú thích: Chi tiết được trình bày trong chú thích hình.
Viêm dạ dày collagen là một bệnh lý hiếm gặp, được xác định về mặt mô học bởi sự lắng đọng collagen dưới biểu mô kết hợp với thâm nhiễm viêm ở lớp đệm niêm mạc (lamina propria) [1]. Bệnh nhân có thể biểu hiện với nhiều triệu chứng đa dạng như đau bụng, buồn nôn, chán ăn, thiếu máu hoặc xuất huyết tiêu hóa [2], mặc dù cơ chế sinh lý bệnh liên kết giữa lắng đọng collagen và biểu hiện triệu chứng vẫn chưa được hiểu rõ.
Trường hợp này minh họa hai điểm đổi mới có ý nghĩa lâm sàng quan trọng.
Thứ nhất, hình thái hang vị dạng “trứng cá hồi” – được làm nổi bật nhờ nội soi nhuộm màu – cung cấp một dấu hiệu hình ảnh đặc trưng giúp định hướng sinh thiết, từ đó có thể nâng cao tỷ lệ chẩn đoán chính xác.
Thứ hai, hiện tượng lắng đọng collagen ưu thế ở hang vị quan sát được trong trường hợp này trái ngược rõ rệt với các mô tả kinh điển, nơi mà lắng đọng collagen thường tương quan với tình trạng dạng nốt ở thân vị. Sự không đồng nhất này cho thấy rằng việc lấy mẫu mô không đầy đủ — đặc biệt nếu chỉ sinh thiết thân vị hoặc số lượng mảnh sinh thiết không đủ — có thể dẫn đến bỏ sót chẩn đoán do sự phân bố collagen không đồng đều.
Đáng chú ý, biểu hiện này cần được phân biệt với viêm dạ dày tự miễn (Autoimmune Gastritis – AIG). Mặc dù AIG cũng có thể biểu hiện niêm mạc dạng trứng cá hồi, nhưng các trường hợp được báo cáo chủ yếu khu trú ở thân vị [3]. Sự khu trú này bắt nguồn từ các tự kháng thể đặc hiệu của bệnh, nhắm vào các tuyến đáy vị, do đó thường bảo tồn niêm mạc hang vị tương đối trơn láng. Quan trọng hơn, các đặc điểm nội soi phóng đại trong AIG — bao gồm cấu trúc vi mạch và bề mặt — cho thấy sự khác biệt cơ bản so với các bất thường vi cấu trúc được quan sát trong trường hợp hiện tại.
Về mặt điều trị, hiện chưa có phác đồ chuẩn hóa, tuy nhiên các phương pháp đã được ghi nhận bao gồm thuốc ức chế bơm proton (PPI), corticosteroid và các thuốc điều hòa miễn dịch, dù bằng chứng hiệu quả vẫn còn hạn chế.
Trường hợp này mở rộng đáng kể phổ hình ảnh nội soi của viêm dạ dày collagen, xác lập dạng nốt ở hang vị như một dấu hiệu chẩn đoán mới, đồng thời nhấn mạnh tầm quan trọng của chiến lược sinh thiết mô học tối ưu trong việc tiếp cận và chẩn đoán bệnh lý hiếm gặp và phức tạp này.
_____
1. Clinical Manifestation
1. Biểu hiện lâm sàng
EN:
A 28-year-old male presented with a 1-month history of poor appetite and dyspepsia. Physical examination was unremarkable, with no significant comorbidities or medication history documented. Laboratory parameters including hemoglobin (154 g/L) and ferritin (77.20 ng/mL) were within normal limits.
VI:
Một bệnh nhân nam 28 tuổi nhập viện với tiền sử 1 tháng chán ăn và khó tiêu. Khám lâm sàng không ghi nhận bất thường, không có bệnh lý kèm theo đáng kể và không có tiền sử dùng thuốc. Các xét nghiệm cận lâm sàng bao gồm hemoglobin (154 g/L) và ferritin (77,20 ng/mL) đều nằm trong giới hạn bình thường.
EN:
Upper endoscopy revealed diffuse nodular changes in the gastric body mucosa under white light imaging, characterized by nodules encircled by atrophic-like depressions alongside slightly roughened antral mucosa (Figure 1).
VI:
Nội soi tiêu hóa trên cho thấy những thay đổi dạng nốt lan tỏa ở niêm mạc thân vị dưới ánh sáng trắng, đặc trưng bởi các nốt được bao quanh bởi những vùng lõm giống teo niêm mạc, kèm theo niêm mạc hang vị hơi thô ráp (Hình 1).
EN:
Indigo carmine chromoendoscopy highlighted a distinctive “salmon roe-like” nodular pattern in the antrum, where magnified endoscopy demonstrated fragmented microvasculature with uniformly sized vessels arranged in an irregular mesh-like pattern and indistinct or absent microsurface architecture (Figure 2).
VI:
Nội soi nhuộm màu bằng indigo carmine làm nổi bật hình ảnh dạng nốt giống “trứng cá hồi” đặc trưng ở hang vị, trong đó nội soi phóng đại cho thấy vi mạch máu bị phân mảnh với các mạch có kích thước đồng đều, sắp xếp thành dạng lưới không đều, cùng với cấu trúc bề mặt vi thể không rõ hoặc mất hoàn toàn (Hình 2).
EN:
What is the most likely diagnosis?
VI:
Chẩn đoán nào là phù hợp nhất?
Histopathology
Mô bệnh học
EN:
Biopsies from both gastric body nodules and antral mucosa confirmed moderate-to-severe chronic inflammation with lymphoid hyperplasia.
VI:
Sinh thiết từ các nốt ở thân vị và niêm mạc hang vị đều xác nhận tình trạng viêm mạn tính mức độ trung bình đến nặng kèm tăng sản mô lympho.
EN:
Critically, Masson trichrome staining revealed subepithelial collagen band deposition exclusively in the antrum, whereas gastric body biopsies showed lymphocytic infiltration without collagen deposition (Figure 3), establishing collagenous gastritis.
VI:
Quan trọng hơn, nhuộm Masson trichrome cho thấy sự lắng đọng dải collagen dưới biểu mô chỉ xuất hiện ở hang vị, trong khi mẫu sinh thiết thân vị chỉ ghi nhận sự xâm nhập lympho mà không có lắng đọng collagen (Hình 3), từ đó xác lập chẩn đoán viêm dạ dày collagen.
Discussion
Bàn luận
EN:
Collagenous gastritis remains a rare entity histologically defined by subepithelial collagen deposition and lamina propria inflammatory infiltration [1].
VI:
Viêm dạ dày collagen là một bệnh lý hiếm gặp, được xác định về mặt mô học bởi sự lắng đọng collagen dưới biểu mô kết hợp với thâm nhiễm viêm ở lớp đệm niêm mạc (lamina propria) [1].
EN:
Patients typically present with diverse symptoms including abdominal pain, nausea, anorexia, anemia, or gastrointestinal bleeding [2], though the pathophysiological mechanisms linking collagen deposition to symptomatology remain poorly characterized.
VI:
Bệnh nhân thường biểu hiện với nhiều triệu chứng đa dạng như đau bụng, buồn nôn, chán ăn, thiếu máu hoặc xuất huyết tiêu hóa [2], mặc dù cơ chế sinh lý bệnh liên kết giữa lắng đọng collagen và biểu hiện triệu chứng vẫn chưa được hiểu rõ.
EN:
This case demonstrates two clinically significant innovations.
VI:
Trường hợp này minh họa hai điểm đổi mới có ý nghĩa lâm sàng quan trọng.
EN:
First, the “salmon roe-like” antral morphology—enhanced by chromoendoscopy—provides a distinctive visual indicator for targeted biopsy that may improve diagnostic yield.
VI:
Thứ nhất, hình thái hang vị dạng “trứng cá hồi” – được làm nổi bật nhờ nội soi nhuộm màu – cung cấp một dấu hiệu hình ảnh đặc trưng giúp định hướng sinh thiết, từ đó có thể nâng cao tỷ lệ chẩn đoán chính xác.
EN:
Second, the observed antral-predominant collagen deposition contrasts sharply with classic descriptions where collagen deposition typically correlates with body nodularity.
VI:
Thứ hai, hiện tượng lắng đọng collagen ưu thế ở hang vị quan sát được trong trường hợp này trái ngược rõ rệt với các mô tả kinh điển, trong đó lắng đọng collagen thường liên quan với tổn thương dạng nốt ở thân vị.
EN:
This heterogeneity implies that inadequate sampling—particularly if biopsies are limited to the gastric body or insufficient in number—may result in diagnostic failure due to uneven collagen distribution.
VI:
Sự không đồng nhất này cho thấy rằng việc lấy mẫu mô không đầy đủ — đặc biệt nếu chỉ sinh thiết thân vị hoặc số lượng mảnh sinh thiết không đủ — có thể dẫn đến bỏ sót chẩn đoán do sự phân bố collagen không đồng đều.
Differential Diagnosis
Chẩn đoán phân biệt
EN:
Notably, this presentation necessitates differentiation from autoimmune gastritis (AIG).
VI:
Đáng chú ý, biểu hiện này cần được phân biệt với viêm dạ dày tự miễn (Autoimmune Gastritis – AIG).
EN:
While AIG may also exhibit salmon roe-like mucosa, reported cases are predominantly confined to the gastric body [3].
VI:
Mặc dù AIG cũng có thể biểu hiện niêm mạc dạng trứng cá hồi, nhưng các trường hợp được báo cáo chủ yếu khu trú ở thân vị [3].
EN:
This localization stems from disease-specific autoantibodies targeting fundic glands, typically preserving relatively smooth antral mucosa.
VI:
Sự khu trú này bắt nguồn từ các tự kháng thể đặc hiệu của bệnh nhắm vào các tuyến đáy vị, do đó thường bảo tồn niêm mạc hang vị tương đối trơn láng.
EN:
Crucially, magnified endoscopic features in AIG—including microvascular architecture and surface patterns—demonstrate fundamental distinctions from the microstructural abnormalities observed in the present case.
VI:
Quan trọng hơn, các đặc điểm nội soi phóng đại trong AIG — bao gồm cấu trúc vi mạch và kiểu bề mặt — cho thấy sự khác biệt cơ bản so với các bất thường vi cấu trúc được quan sát trong trường hợp hiện tại.
Treatment
Điều trị
EN:
From a therapeutic perspective, while no standardized regimen exists, documented approaches include proton pump inhibitors, corticosteroids, and immunomodulators, though evidence remains limited.
VI:
Về mặt điều trị, hiện chưa có phác đồ chuẩn hóa, tuy nhiên các phương pháp đã được ghi nhận bao gồm thuốc ức chế bơm proton (PPI), corticosteroid và các thuốc điều hòa miễn dịch, dù bằng chứng hiệu quả vẫn còn hạn chế.
Conclusion
Kết luận
EN:
This case significantly expands the endoscopic spectrum of collagenous gastritis, establishing antral nodularity as a novel diagnostic marker and emphasizing optimized histological sampling strategies for this enigmatic disorder.
VI:
Trường hợp này mở rộng đáng kể phổ hình ảnh nội soi của viêm dạ dày collagen, xác lập dạng nốt ở hang vị như một dấu hiệu chẩn đoán mới, đồng thời nhấn mạnh tầm quan trọng của chiến lược sinh thiết mô học tối ưu trong việc tiếp cận và chẩn đoán bệnh lý hiếm gặp và phức tạp này.