CKD & SUY THẬN GĐ CUỐI - ĐTR BẢO TỒN VÀ THAY THẾ THẬN SUY
-
 Mục tiêu đtr
Mục tiêu đtr
- K thể khỏi ht, đtr đạt 4 mục tiêu
- Đtr n.nhân & YTNC, bệnh phối hợp
- Làm chậm tiến triển bệnh
- Đtr tr.ch & bc
- Thay thế chức năng thận: lọc máu, ghép thận
- Đtr bảo tồn
- Chỉ định & mục đích
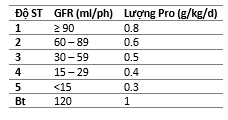
- Chỉ định: GFR > 15 ml/ph; tương ứng CKD 1 – 4
- Mục đích
- Làm chậm or ngăn suy thận tiến triển
- Hạn chế & đtr bc
- Chế độ dinh dưỡng
- Nguyên tắc chung: Nhằm hạn chế ↑ Ure máu & làm chậm tiến triển của STM
- ↓ Protein, đủ Pro tối thiểu cần thiết, đặc biệt aa thiết yếu
- Giàu năng lượng bằng t.a ít đạm để ↓ bớt giáng hóa
- Đủ Vit, vi lượng, yt chống thiếu máu
- Đảm bảo cân bằng nước, muối, ít toan, đủ Ca, ít P
- Protein
- GFR càng thấp, Pro càng phải ↓
- Quá ít Pro-> tự tiêu đạm của BN -> ↑ Ure máu
- Nếu lọc máu rồi thì chế độ ăn k áp dụng như chưa lọc nữa
- T.ăn n` và đủ aa cần thiết: trứng, sữa, thịt cá nạc
- Dùng Ketoacid: Ketosteril 1v/5kg/d
- Năng lượng
- Cấp đủ năng lượng: 30 – 40 kcal/kg/d
- ↑ chất bột ít Pro: khoai tây, lang, sọ; sắn, bột sắn; miến dong.
- Ăn ít cơm: vì 100g gạo cho > 7g đạm
- Chất béo
- 15 – 25% năng lượng khẩu phần
- Dùng dầu, mỡ, bơ, đg, mật: để ↑ thêm calo và chế biến t.ăn
- Có xơ vữa ĐM hoặc ↑ Choles: ↓ còn 15g/d
- Cân bằng muối, nước; cấp đủ Vit & yt tạo máu
- Sắt, folic, B6, B12
- Rau nên ăn loại ít đạm, ít chua: cải, dưa chuột, bầu, bí, su hào… K ăn n` rau dền, na, đu đủ, chuối chín, mít chín, quýt ngọt.
- Đảm bảo cân bằng nước, muối, ít toan, đủ Ca, ít P: ↓ t.ăn giàu P (gan, thận, trứng); ↑ t.ăn n` Ca (tôm, cá, sụn)
- Ăn nhạt khi có phù, THA, suy tim: hạn chế muối 2 – 4 g/d; hạn chế mì chính
- Nước uống vừa đủ, tương ứng lượng đái ra: ít hơn nếu có phù, n` hơn nếu mất nước
- Điều chỉnh HA
- ST là thủ phạm gây ra nhưng cũng là nạn nhân của THA
- Mục tiêu: < 130/80
- Nguyên tắc
- Coi CKD là nhóm risk cao với risk tim mạch
- Phối hợp thuốc thì tốt hơn
- Thuốc
- Lasix viên 40 mg hoặc ống 20 mg
- Thuốc hạ áp
- Đtr RLĐG
- Chủ yếu điều tri ↑ K
- Đtr toan máu
- Toan máu nặng khi pH < 4.2 và/or bicarbonat < 10mmol/L
- Đtr thiếu máu
- CĐ
- Nam < 120 g/L
- Nữ < 110 g/L
- Tầm quan trọng của đtr thiếu máu: Cải thiện tiên lượng rất n`
- Mục đích dùng EPO trong STM
- Cải thiện tình trạng thiếu máu
- Kéo dài time tiến triển STM đến gđ cuối phải lọc máu
- ↓ risk bc tim mạch: dày, giãn thất T, suy tim sung huyết
- Tránh ↓ sút trí nhớ
- Đáp ứng LS tốt -> chất lượng cuộc sống đc cải thiện
- ↑ cơ hội thành công của ghép thận sau này
- Mục tiêu đtr EPO: 110 – 120 g/L
- Liều EPO
- 2000 IU x 2 – 3 lần/w: dưới da hoặc TM
- Duy trì: 1000 IU x 2 lần/w
- Vấn đề khi dùng EPO
- Risk THA
- Dị ứng thuốc
- K đáp ứng hoặc xh kháng thể kháng EPO
- Đtr cường cận giáp & tổn thương xg
- Kiểm soát P máu: STM gđ 3 – 4: P duy trì 2.7 – 4.6 mg/dL (0.87 – 1.49 mmol/L)
- Các thuốc gắp P
- CKD gđ 3 – 4: thuốc gắp P có Ca
- CKD gđ 5: gắp P có hoặc k có Ca
- Tổng liều Ca nguyên tố từ thuốc gắp P có Ca ≤ 1500 mg/d
- Kiểm soát Ca và tích số Ca x P
- CKD gđ 3 – 4: kiểm soát Ca ở mức gh bt
- CKD gđ 5: Ca 2.1 – 2.37 mmol/L
- Khi ↑ Ca > 2.54 mmol/L cần: ↓ liều thuốc gắp P có Ca hoặc chuyển loại k có Ca; ↓ hoặc ngừng VitD. Tổng Ca nguyên tố vào cơ thể ≤ 2000 mg/d, Ca x P < 55
- Kiểm soát PTH
- CKD gđ 3: giữ PTH mức 30 – 70 pg/ml hoặc 3.85 – 7.7 pmol/L
- CKD 4: 70 – 110 pg/ml hoặc 7.7 – 12.1 pmol/L
- CKD 5: 150 – 300 pg/ml hoặc 16.5 – 33 pmol/L
- Chống NK, giải quyết ổ hoại tử hoặc xuất huyết
- K dùng chất độc cho thận
- Thủy ngân, kloai nặng, thiazid
- KS: Aminosid, gentamycin, amikacin, tetracyclin, cepha
- Cyclosporin
- Indomethacin
- Đtr n.nhân & bệnh phối hợp
- Duy trì HbA1c < 7% với BN ĐTĐ
- Duy trì lipid máu ở gh bt, đặc biệt LDL-C < 100 mg/dL
- Bỏ hút thuốc
- ↓ cân nếu thừa
- Đtr thay thế thận
- Chỉ định: CKD gđ cuối, GFR < 15 ml/ph
- Lọc máu ngoài thận
- Thận nhân tạo cấp
- Khi STC
- Chức năng thận hồi phục thì ngừng
- Thận nhân tạo chu kì
- 1w lọc 3 lần, mỗi lần 4h
- Ưu
- Thải nhanh sp chuyển hóa (Ure, Cre); K; chất có trọng lượng ptu nhỏ & trung bình
- Nhược
- Máy móc đắt, chỉ BV lớn
- BN phụ thuộc ht vào t.tâm lọc: phải chuyển nhà
- Cần ` ng nhà phục vụ
- Thao tác khó
- Mạch còn tốt để làm AV Fistula
- Bc cấp trong buổi lọc
- Hạ HA, co giật, chuột rút, đau đầu mất thăng bằng do HC mất thăng bằng sau lọc máu
- Dị ứng
- Tan máu
- Tắc mạch khí
- Chảy máu, tụ máu nơi chọc
- NK
- rách màng bọc
- khi lọc máu kéo dài
- suy tim
- viêm đa dây TK
- bệnh não do ứ nhôm
- loãng xg, nhiễm bột
- Lọc màng bụng – PD (peritoneal Dialysis)
- Đưa vào ổ bụng 1 – 3L dung dịch thẩm phân chứa điện giải và chất tạo áp lực thẩm thấu (Dextrose)
- 4 hình thức
- PD lt ngoại trú: CAPD
- PD chu kì lt: CCPD
- PD gián đoạn về đêm: NIPD
- Lọc màng bụng tự động – APD
- Ưu điểm
- Thao tác đơn giản, an toàn, dễ thực hiện, dễ điều chỉnh lượng dich
- Tự do hơn, k cần đến trung tâm chạy thận
- BN +/- duy trì sinh hoạt
- Cũng thích hợp với trẻ em
- Quá trình lọc xảy ra lt
- Sinh hóa ổn định hơn, tránh mất thăng bằng, thải độc tốt tốt hơn, k phải dùng Heparin toàn thân, k tx vật liệu lạ, tránh lây chéo giữa các BN; k cần làm AVF
- Hạn chế
- Màng bụng tổn thương, viêm màng bụng
- Tiêu chuẩn CĐ VFM tiên phát: ≥ 2/4 tiêu chuẩn
- Đau bụng
- Dịch đục
- WBC dịch > 100 /mm3 (> 50% NEU)
- Có bằng chứng VK: soi, cấy
- Nếu Gr (-): Ceftazidim; (+) Aminosid
- ≥ 3d mà k ↓ đau bụng thì đổi KS
- Tiêu chuẩn CĐ VFM tiên phát: ≥ 2/4 tiêu chuẩn
- Thiểu dưỡng, ↑ áp lực trong ổ bụng, thoát vị…
- Do ứ trệ nước & điện giải, risk lọc k đầy đủ sau vài năm
- Phải thực hiện hàng ngày -> ah lao động & công tác
- Cần kĩ năng và hiểu biết tốt
- Màng bụng tổn thương, viêm màng bụng
- Ghép thận
- Ưu điểm
- Sau ghép: BN STM trc đây thấy khỏe mạnh gần như bt
- Sinh hoạt bt
- K phải kiêng
- Hạn chế
- Phụ thuộc nguồn ng cho thận
- Sau ghép, vẫn phải uống chống thải ghép -> chi phí cao 100 – 150k/d
- KQ lọc máu
- Chất lượng sống phụ thuộc vào
- Mối quan hệ với mọi ng xung quanh
- CG khỏe mạnh & thoải mái
- Các sinh hoạt xã hội
- Chất lượng cuộc sống của BN suy thận GĐ cuối ↓ dần theo thứ tự
- Ghép thận thành công
- Thận nhân tạo tại nhà
- PD
- Thân nhân tạo tại viện