Bệnh Án COPD – Bệnh Phổi Tắc Nghẽn Mãn Tính
[Sinh Viên Y Tham Khảo] - [Đóng góp ý kiến]
A. PHẦN HÀNH CHÍNH
Họ và tên: TRẦN VĂN B Giới tính: Nam. Tuổi: 63
Nghề nghiệp: Hết tuổi lao động.
Địa chỉ: Khóm 8 – Thị Trấn *** – *** – VL.
Vào viện lúc: 20h 40ph Ngày 10/10/2010.
B. PHẦN CHUYÊN MÔN:
I. Lý do vào viện:
Khó thở.
II. Bệnh sử:
Bệnh khởi phát trước nhập viện 2 ngày. Ngày thứ nhất: bệnh nhân cảm thấy khó thở khi vệ sinh cá nhân, khó thở nhiều thì thở ra, ho khạc đàm trắng trong khoảng 4 lần trong ngày. Ngày thứ hai: khó thở tăng lên, khó thở cả 2 thì, xảy ra cả lúc nghĩ ngơi, nằm khó thở hơn, trong lúc khó thở người nhà thấy ngón tay, ngón chân, môi bệnh nhân tím, bệnh nhân phải ngồi dậy để thở, ho khạc đàm vàng đục nhiều lần trong ngày, khạc mỗi lần khoảng 10ml đàm, bệnh nhân có tự lấy thuốc uống (do bệnh viện ĐKTƯ CT cấp đợt xuất viện trước) nhưng tình trạng bệnh không giảm, khó thở ngày càng tăng > nhập viện.
Tình trạng lúc nhập viện:
Bệnh tỉnh, tiếp xúc được, mệt, khó thở cả 2 thì, nhiều thì thở ra, môi tím, thở co kéo cơ hô hấp phụ, ăn ngủ kém.
Mạch: 120 lần/phút T:370C SpO2: 75% HA: 190/100mHg Nhịp thở: 24 lần/phút
Diễn tiến bệnh phòng: qua 17 ngày điều trị với thở oxy, dịch truyền, kháng sinh, Corticoid, dãn phế quản, hạ áp.
+ 5 ngày đầu: còn mệt, khó thở, ăn uống kém, không ngủ được. Huyết áp: 110/60 – 200/70 mmHg phổi thông khí giảm, rale rít, ngáy.
+ 8 ngày kế: giảm mệt, còn khó thở, ăn uống khá, ngủ được. Huyết áp 120/70mmHg. SpO2 9294% oxy qua sonde mũi 4 lít phút, phổi thông khí khá hơn, rale ngáy.
+ 3 Ngày gần đây: đi lại 01 vòng trong phòng không thấy mệt, giảm khó thở nhiều, ăn được, ngủ được. SpO2: 8793% khí phòng, phổi thông khí khá, ít rale ngáy.
Tình trạng hiện tại:
Hiện tại bệnh nhân hết khó thở, không khò khè nhiều, ăn ngủ khá hơn, da niêm hồng
III. Tiền sử:
1. Bản thân:
Hút thuốc lá: 30 gói năm
Viêm phế quản mạn 10 năm.
Tăng huyết áp 02 năm, HAmax : 170/100 mmHg, điều trị không liên tục.
Nằm viện điều trị COPD 4 lần trong 2 năm, lần gần đây nhất trước nhập viện 5 ngày.
3 tháng nay: bệnh nhân thường xuyên thấy khó thở khi đi lại trong nhà, khi gắng sức nhẹ, đôi lúc mệt cả khi nghỉ ngơi, có xịt thuốc cắt cơn thì mệt giảm nhưng không hết hẳn.
Bệnh nhân vừa xuất viện về nhà được 5 ngày đang uống thuốc theo toa của BVĐK TW CT chẩn đoán: Đợt cấp COPD/Tăng huyết áp, thuốc điều trị về nhà: Augmentin 1g 1Vx3 lần uống, Medrol 16mg 1 viên uống, Nexium 40mg 1 viên uống, Kaleoride 0,6g 1 viên x 2 lần uống, Coversyl 5mg 1 viên uống.
2. Gia đình:
Trong gia đình không ai mắc bệnh tương tự.
IV. Khám lâm sàng:
Lúc 8h ngày 26/10/2010. Ngày thứ 17, sau nhập viện.
1. Khám tổng quát:
– Tổng trạng khá
– Da, niêm mạc hồng
– Móng tay, chân, khum mặt kính đồng hồ.
– Hạch ngoại vi sờ không chạm
– Tuyến giáp không to.
M: 104 lần/phút T: 37oC
HA: 120/70mmHg Nhịp thở: 20 lần/phút SpO2: 93% khí phòng
2. Khám hô hấp:
– Lồng ngực hình thùng, các khoảng gian sườn giãn rộng, co kéo cơ hô hấp phụ nhẹ, dấu hiệu Roover (+).
– Rung thanh giảm 2 bên phổi.
– Gõ vang.
– Thông khí giảm 2 bên đáy phổi, ít rale ngáy, ẩm 2 bên phổi.
3. Khám tim:
– Mõm tim đập ở liên sườn V trên đường trung đòn (T).
– Không có rung miu, Harze ()
– Tim đều mờ, tần số 104 ck/phút
* Khám mạch:
– Mạch quay, mạch bẹn mềm mại, đều, rỏ 2 bên.
4. Khám bụng:
– Bụng thon đều, tham gia đều theo nhịp thở
– Nhu động ruột 8 lần/ phút
– Gõ trong, không đục vùng thấp
– Bụng mềm, gan lách sờ không chạm.
5. Khám tiết niệu:
– Hố thắt lưng không đầy.
– Ấn các điểm niệu quản trên giữa không đau, dấu chạm thận, bập bềnh thận ()
6. Cơ, xương, khớp:
– Cơ: không teo nhão
– Xương: không biến dạng
– Khớp: cử động trong giới hạn bình thường
7. Các cơ quan khác:
Khám sơ bộ chưa phát hiện bệnh lý.
V. Tóm tắt bệnh án:
* Bệnh nhân nam 63 tuổi. vào viện vì khó thở, qua hỏi và thăm khám ghi nhận các triệu chứng và hội chứng sau:
– Hội chứng suy hô hấp:
+ Khó thở, môi tím
+ Co kéo cơ hô hấp phụ
+ Mạch: 120 lần/phút SpO2: 75%
+ HA: 190/100mHg Nhịp thở: 24 lần/phút
+ Móng tay, chân khum mặt kính đồng hồ
+ Rung thanh giảm 2 bên phổi.
– Hội chứng nhiễm trùng hô hấp:
+ Ho khạc đàm vàng nhạt, khó thở.
+ Lồng ngực hình thùng: ứ khí phế nang
+ Thông khí giảm 2 bên đáy phổi, ít rale ngáy, ẩm 2 bên phổi.
+ Ớn lạnh nhưng không sốt..
– Tiền sử:
+ Hút thuốc lá 30 góinăm
+ Viêm phế quản mạn 10 năm.
+ Tăng huyết áp 02 năm, HA max: 170/100mmhg
+ Nằm viện điều trị COPD 4 lần/ 2 năm, lần gần đây trước nhập viện 5 ngày.
+ 3 tháng nay: bệnh nhân thường xuyên thấy khó thở khi đi lại trong nhà.
+ Bệnh nhân vừa xuất viện về nhà được 5 ngày, đang uống thuốc theo toa của BVĐK TW CT chẩn đoán: Đợt cấp COPD/Tăng huyết áp, thuốc điều trị về nhà: Augmentin 1g 1Vx3 lần uống, Medrol 16mg 1 viên uống, Nexium 40mg 1 viên uống, Kaleoride 0,6g 1 viên x 2 lần uống, Coversyl 5mg 1 viên uống.
VI. Chẩn đoán sơ bộ:
Đợt cấp bệnh phổi tắc nghẽn mạn tính mức độ nặng/ Bệnh phổi tắc nghẽn mạn tính giai đoạn III biến chứng tâm phế Tăng huyết áp độ III ( JNC VI) theo dõi nguy cơ C
* Chuẩn đoán phân biệt:
Viêm phổi bệnh viện nặng / tăng huyết áp độ III ( JNC VI) theo dõi nguy cơ C Bệnh phổi tắc nghẽn mạn tính giai đoạn III.
* Biện luận chẩn đoán:
– Đợt cấp COPD mức độ nặng: bệnh nhân đang điều trị COPD có biểu hiện tăng khó thở, ho, tăng khạc đàm, đàm vàng nhạt, suy hô hấp: thở co kéo cơ hô hấp phụ nhiều, tím môi, đầu chi, phổi rale rít, ngáy. Mức độ nặng bệnh nhân: có 4 đợt cấp trong 2 năm, năm nay >1 đợt cấp, COPD giai đoạn III, thở co kéo cơ hô hấp phụ nhiều, các triệu chứng còn ít sau khi điều trị ban đầu. Để chẩn đoán được rõ hơn ta cần tiêu chuẩn vàng đo chức năng hô hấp sau khi dùng test dãn phế quản ( FEV1/ FVC < 70 và FEV1)
– COPD giai đoạn III: triệu chứng khó thở xuất hiện thường xuyên, bệnh nhân đi lại trong nhà thấy mệt ( giảm gắng sức). Lồng ngực bệnh nhân hình thùng có tiền sử viêm phế quản mạn 10 năm, hút thuốc lá 30 gói – năm. Triệu chứng xuất hiện liên tục trong ngày và ngày càng nặng dần, không thành cơn, không có tính chu kì.
– Tăng huyết áp độ III ( JNC VI) nguy cơ C: đã phát hiện tăng huyết áp 02 năm, HA cao nhất 170/100mmHg, lần này vào HA: 190/100mmHg, có khả năng có biến chứng dày thất trái trên ECG, đề nghị làm ECG và siêu âm tim.
– Viêm phổi bệnh viện nặng: bệnh vào viện biểu hiện suy hô hấp, sau xuất viện được 5 ngày lại vào viện vì ho nhiều, khó thở 2 thì, khạc đàm vàng, nhưng chỉ ớn lạnh chứ không sốt, phổi không có nhiều ran nổ, để rõ hơn xét nghiệm BC, CT BC, CRP, X quang ngực thẳng xem có tổn thương nhu mới xuất hiện.
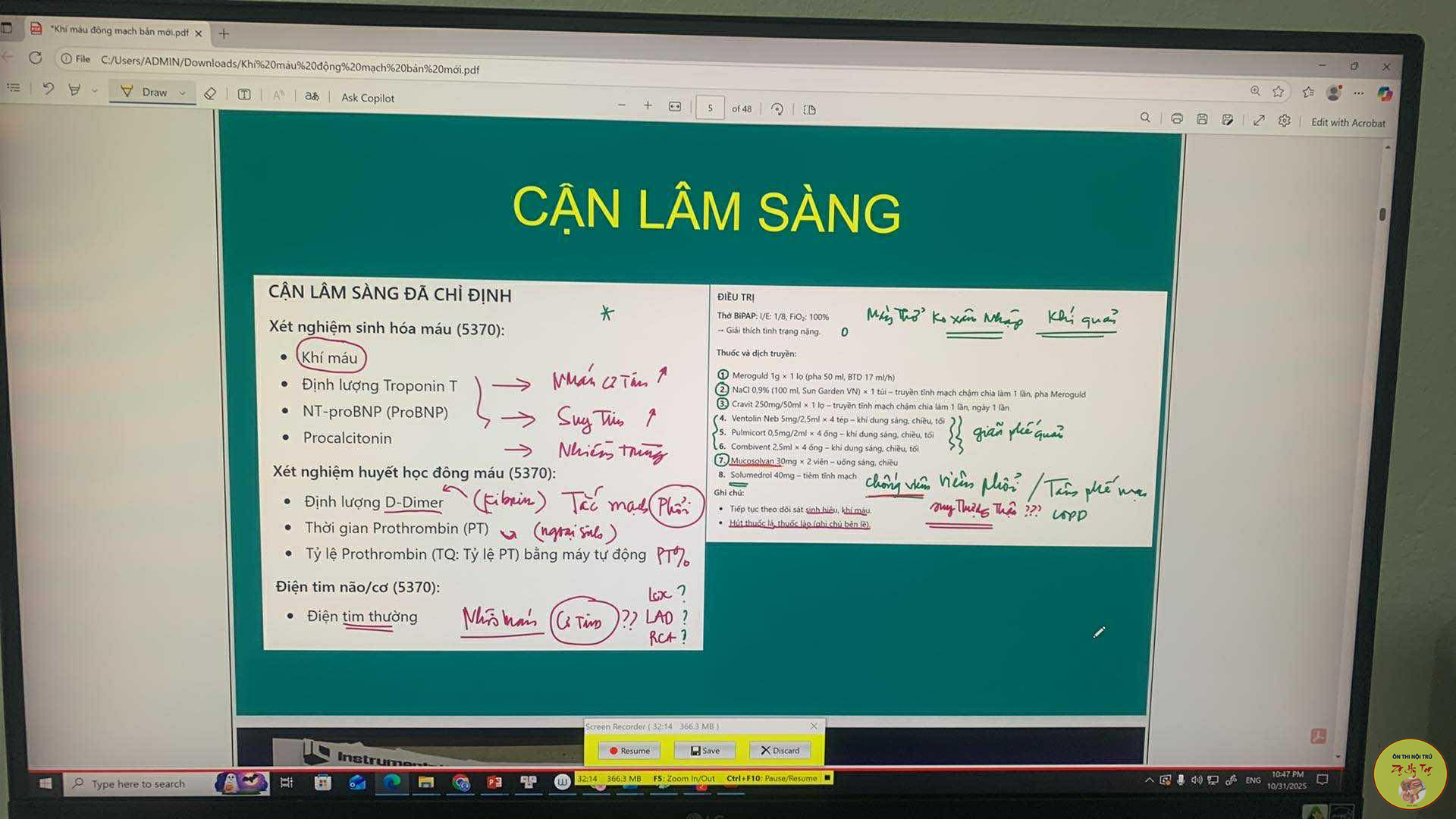
VII. Cận Lâm sàng.
1. Đề nghị cận lâm sàng:
– Xquang ngực thẳng
– ECG,
– Công thức máu: HC, Hct, BC, CT BC
– CRPhs
– Cấy đàm định lượng và KSĐ ( bệnh nhân có khạc đàm vàng nhạt)
– Xét nghiệm hỗ trợ chẩn đoán : siêu âm tim, sinh hóa máu, chức năng thận, Ion đồ, gluose, BNP)
2. Kết quả cận lâm sàng:
– Xquang ngực:
+ thể tích phổi lớn, thấy đến 11 xương sườn cung sau
+ khoảng gian sườn giản rộng, xươn sườn nằm ngang.
+ vòm hoành hơi dẹt, mất hình cung
+ Bóng tim hình giọt nước
+ Tăng sáng 2 đáy phổi, giảm mạch máu phổi 2 đáy
+ không tổn thương nhu mô mới xuất hiện
→ Phù hợp với COPD
– ECG:
+ P cao nhọn: p phế
+ Trục trung gian
Kết luận: Nhịp xoang tần số 70 lần/phút
– CRPhs: 2,3mg/dl: Bình thương
– Công thức máu:
|
|
10/10 |
15/10 |
|
+ BC |
18.400 bạch cầu/mm3 |
8.730 |
|
+ Neutrophil |
78% |
74,71 |
|
+ Lympho |
7,12% |
9,85 |
|
+ HC |
5.560.000 hồng cầu/mm3 |
4.420.000 |
|
+ Hb |
17,3 g/dl |
13,4g/dl |
|
+ Hct |
51,8 % |
41,5 |
|
+ TC |
325.000 tiểu cầu/mm3 |
210.000 |
→ BC tăng có tính trạng nhiễm trùng
→ Hc, Hb, Hct tăng: phù hợp với COPD (đa HC thứ phát sau thiếu oxy máu).
– Khí máu động mạch:
|
|
10/10 |
11/10 |
|
PH |
7,258↓ |
7,331 |
|
PCO2 |
71,2↑ |
58,2 |
|
PO2 |
89,4 |
95,4 |
|
HCO3 act |
31,1 |
30,1 |
|
HCO3 std |
25,9 |
26,8 |
|
BE (ecf) |
4 |
4,2 |
|
BE |
1,7 |
2,6 |
|
|
|
|
|
|
Đợt cấp mất bù của toan hô hấp mãn |
Đợt cấp mất bù của toan hô hấp mãn |
– Sinh hóa máu
|
|
10/10 |
11/10 |
12/10 |
13/10 |
15/10 |
|
Na+ |
127 |
126 |
128 |
130 |
130 |
|
K+ |
5.2 |
4.9 |
5.2 |
5.1 |
4.2 |
|
Ca+ |
2.3 |
|
|
|
|
|
Cl– |
84 |
|
|
|
|
|
Ure |
11.1 |
13.6 |
|
6 |
|
|
Creatimin |
100 |
131 |
|
90 |
|
|
Glucose |
8.8 |
4.8 |
|
|
|
|
SGOT |
24 |
|
|
|
|
|
SGPT |
47 |
|
|
|
|
|
CKMB |
11.3 |
|
|
|
|
|
Troponin I |
0.022 |
|
|
|
|
→ Trong những ngày đầu chức năng thận tăng nhẹ nghĩ do bệnh nhân mệt, khó thở nên ăn uống kém, thiếu nước.
→ Na+ giảm: do sử dụng corticotd.
→ K+ tăng xuất hiện lần trước toa thuốc cho 2 viên kaliorid uống mỗi ngày.
– Xét nghiệm đàm định lượng và KSĐ:> 105 vt/ml.
Streptocouus và hemolyticus nhạy: Doxycylline 30; Amox + A. clavulanic: 20: levofloxavin: 24.
– BNP: 488pg/ml: bình thường.
– Siêu âm tim:
+ Echo gel kém.
+ Dầy đồng tâm thất (T).
+ Kích thước các buồng tim không dãn.
+ Cơ tim co bóp đồng bộ.
+ Chức năng thất (T) EF = 67%.
+ Hở 3 lá ¼.
+ Áp lực ĐMP tăng nhẹ PAPS = 30 mmHg.
+ Không dịch màng tim.
+ Không huyết khối buồng tim.
→ Dầy thất (T): tăng huyết áp tổn thương cơ quan đích (thất (T)
VIII. Kết luận chẩn đoán
Đợt cấp bệnh phổi tắc nghẽn mạn tính mức độ nặng/ Bệnh phổi tắt nghẽn mạn tính giai đoạn III . Tăng huyết áp độ III (JNC VI) nguy cơ C.
IX. Điều trị:
1. Hướng điều trị:
a, Đợt cấp COPD Tăng huyết áp.
• Thở oxy.
• Dãn phế quãn: Ipratropium + SABA/ NEB/ 4 giờ.
• Theophyllin phối hợp
• Corticoide: đường tĩnh mạch + NEB duy trì.
• Kháng sinh đường tĩnh mạch, kết hợp kháng sinh:
• Kiểm soát huyết áp: lợi tiểu, hạ áp.
• Bù điện giải.
• Xúc miệng sau khi phun khí dung..
• TD tri giác, mạch, huyết áp, nhịp thở, SPO2 mỗi 8 giờ.
b, COPD giai đoạn III ổn định – Tăng huyết áp.
• Kiểm soát huyết áp
• Tránh tiếp xúc các yếu tố nguy cơ: bỏ thuốc lá, tránh làm việc gắng sức, nghỉ ngơi, có thể tập thể dục nhẹ tại chổ, tiêm vacxin phòng cúm.
• Thuốc Berodual MDI xịt khi khó thở ( Ipratropium và fenoterol).
• Thuốc hàng ngày: Seretide 50/100ug (salmeterol và Fluticasol)
2. Thuốc điều trị cụ thể:
a, Đột cấp COPD – Tăng huyết áp.
• Thở oxy qua sonde mũi 2 lít/ phút.
• Natriclorua 9%o 500 ml TTM XXX giọt/ phút.
• Augmetin 1g: 1 lọ x 3 (TMC) mỗi 8 giờ.
• Avelox 0.4g: 1 viên uống.
• Solu Medrol 40 mg: 1 lọ x 3 (TMC) mỗi 8 giờ.
• Amlodipin 5 mg 2 viên (U)
• Ventolin 5 mg 1 tép x 6 lần.
Berodual 1ml phun khí dung mỗi 4 giờ.
• Pulmicort 500 mcg 2 tép x 2 phun khí dung mỗi 12 giờ, xúc miệng sau khi phun khí dung.
b, COPD giai đoạn III ổn định – Tăng huyết áp.
• Bỏ thuốc lá.
• Điều trị tốt các bệnh tai, mũi, họng.
• Giữ ấm khi trời lạnh.
• Tiêm vacxin phòng cúm.
• Berodual MDI xịt 2 nhát khi khó thở.
• Seretide (25/250 mcg) ( salmeterol/ Fluticasone). Hít 2nhát x 2 lần/ ngày.(sáng tối)
• Amlodipin 5mg 1 viên/ngày.
X. Tiên lượng:
• Trung bình: lâm sàng cải thiện, bệnh nhân bớt khó thở, co kéo cơ hô hấp phụgiảm.
• Xa: những đợt cấp tái phát, tình trạng tắt nghẽn ngày càng nặng dần
XI. Dự phòng:
• Biết cách sử dụng thuốc tại nhà, đều đặn.
• Điều trị tốt bệnh tai, mũi, họng…
• Giữ ấm cơ thể khi trời lạnh.
• Bỏ thuốc lá.
• Đảm bảo dinh dưỡng tốt.