VIÊM PHỔI THÙY Ở TRẺ EM
I. ĐẠI CƯƠNG
Viêm phổi thùy là viêm 1 phân thùy hoặc cả một thùy phổi hay nhiều thùy, hoặc có khi cả hai bên phổi, thường gặp nhất là thùy dưới phổi phải.
Bệnh thường gặp ở trẻ từ 24 – 60 tháng
Bệnh thường vào mùa đông xuân, gặp nhiều vào tháng 12 hàng năm (yếu tố thuận lợi cho nhiễm khuẩn hô hấp cấp tính là thời tiết lạnh, giao mùa)
II. NGUYÊN NHÂN GÂY BỆNH
Bệnh có thể do nhiều loại vi khuẩn, virus và ký sinh trùng gây nên. Tuy nhiên, các nghiên cứu cho thấy rằng nhóm nguyên nhân phổ biến gây viêm phổi thùy là do vi khuẩn. Trong nhóm vi khuẩn thì Streptococcus pneumoniae là nguyên nhân hay gặp nhất, ngoài ra còn do Mycoplasma pneumonia, Chlamydia pneumonia.
Thực tế tại VN, tình hình S. pneumonia đề kháng KS là đáng báo động vì: (1) Vi khuẩn đề kháng cao với Macrolide kể cả thế hệ mới mà cơ chế đề kháng chủ yếu là biến đổi ribosome chứ không phải cơ chế bơm đẩy; (2) Vi khuẩn đề kháng cao với các Cephalosporin thế hệ 2 như Cefuroxime và Cefaclor; (3) Vi khuẩn đề kháng cao với các KS thường được sử dụng điều trị ở cộng đồng như Tetracycline, Cotrimoxazol; (4) Mặc dù vẫn còn nhạy cảm với Amoxicillin-a. clavulanic nhưng đã có sự gia tăng MIC90; (5) Mặc dù với chuẩn kháng mới theo CLSI đề nghị, tỷ lệ S. pneumonia đề kháng Penicillin là thấp nhưng MIC90 của Penicillin cũng đã gia tăng và đã có tác động cụ thể đối với việc lựa chọn Penicillin khi điều trị.
Các tác nhân vi khuẩn không điển hình có đặc điểm chung là có cấu trúc vách không hoàn chỉnh, khó nuôi cấy và phân lập được theo các quy trình vi sinh thông thường. Chính vì cấu trúc vách như vậy nên các KS thuộc họ Beta-lactam sẽ không có tác dụng lên vi khuẩn không điển hình. Tuy nhiên các KS Macrolides và Fluoroquinolones có tác dụng rất tốt trên các tác nhân vi khuẩn không điển hình và hiện nay chưa có ghi nhận đề kháng
III. TỔN THƯƠNG MÔ BỆNH HỌC
3.1. Giai đoạn xuất tiết
Đại thể: vùng phổi tổn thương căng, hơi chắc, màu đỏ tím, bóp vẫn còn tiếng lạo sạo phế nang, mặt cắt màu đỏ tím và có nhiều dịch bọt hồng chảy ra. Cắt phổi thả vào nước nổi hoặc lơ lửng.
Vi thể: Thành phế nang thấy các mao mạch xung huyết, chứa đầy hồng cầu. Lòng phế nang chứa dịch phù, ít sợi tơ huyết và bạch cầu đa nhân, đại thực bào, tế bào biểu mô long của phế nang
Liên hệ lâm sàng: bệnh nhân rét run, sốt cao đột ngột có khi tới 400C, khó thở, đau ngực, đờm loãng, nghe phổi thấy có ít ran nhỏ. Giai đoạn này diễn ra nhanh trong vài giờ đến một ngày
3.2. Giai đoạn gan hóa đỏ
Đại thể: vùng phổi tổn thương vẫn căng, chắc, màu đỏ xẫm hơn, bóp thấy mất tiếng lạo sạo phế nang. Phổi bị đông đặc lại, chất phổi mủn nát, ấn mạnh ngón tay có thể chọc thủng nhu mô phổi. Mặt cắt dễ, hơi giáp , màu đỏ giống tổ chức gan tươi, gạt dao có dịch đục hơi đỏ chảy ra. Cắt phổi thả vào nước chìm.
Vi thể: Thành vách phế nang vẫn dày, phù, các mao mạch xung huyết. Lòng phế nang chứa nhiều sợi tơ huyết, hồng cầu, ít dịch phù và một vài bạch cầu đa nhân, tế bào biểu mô long của phế nang
Liên hệ lâm sàng: bệnh nhân vẫn sốt cao, khó thở và thở nhanh, đau ngực, ho nhiều, đờm đặc màu rỉ sắt, gõ đục và rung thanh tăng, nghe phổi không thấy ran mà có tiếng thổi ống. X quang thấy màng phổi có hình ảnh mờ đều. Xét nghiệm máu thấy bạch cầu đa nhân tăng, tốc độ lắng máu tăng. Giai đoạn này kéo dài vài ngày đến một tuần.
3.3. Giai đoạn gan hóa xám
Đại thể: vùng tổn thương của phổi vẫn căng, chắc, màu xám. Mặt cắt khối viêm khô giống như tổ chức gan ôi, gạt dao có ít dịch chảy ra
Vi thể: Thành vách phế nang dầy, các mao mạch xung huyết, lòng phế nang chứa nhiều bạch cầu đa nhân, ít dịch tơ huyết là do các bạch cầu xâm lấn vào các đám tơ huyết và tiết ra men làm tan các sợi tơ huyết đi, chất tơ huyết bị tan ra sẽ được tống ra ngoài theo đường phế quản.
Liên hệ lâm sàng: bệnh nhân vẫn khó thở, đờm đặc màu xanh đục. Khi dịch rỉ viêm tiêu biến thì nhiệt độ giảm hẳn, bệnh nhân ho nhiều, đái nhiều, đờm loãng và ít dần, nghe phổi có ran nổ trở lại, bệnh nhân đỡ khó thở và tình trạng khá dần lên
Hết giai đoạn gan hóa xám, lòng các phế nang được rửa sạch và tổ chức phổi được phục hồi hoàn toàn
IV. LÂM SÀNG
4.1. Cơ năng
- Ho nhiều, ho từng cơn, ho khan, hoặc ho chỉ có ít đờm.
- Trẻ lớn thường kêu đau ngực, trẻ nằm ngiêng về bên tổn thương.
- Sốt cao liên tục là triệu chứng hay gặp
- Khó thở
- Đau bụng hoặc không
- Trường hợp không điển hình chỉ có sốt trên 3 ngày.
4.2. Thực thể
- Thở nhanh so với tuổi
- Hội chứng nhiễm trùng rõ
- Khám phổi thấy hội chứng đông đặc tại vị trí tổn thương
+ Gõ đục
+ Rung thanh tăng
+ Rì rào phế nang giảm, có tiếng vang phế quản hay tiếng thổi ống, nghe rõ ở thì hít vào. Ngoài ra còn nghe thấy tiếng ran ẩm to nhỏ hạt tại vị trí tổn thương
Hội chứng đông đặc thường xuất hiện 2-3 ngày sau khi bị bệnh, hội chứng này thường rất điển hình nhưng đôi khi chỉ nghe thấy tiếng vang phế quản. Khi lui bệnh, hội chứng đông đặc mất dần, còn tiêng ran ẩm to nhỏ hạt nghe có vẻ rõ lên rồi cũng mất dần. Cơn ho khan lúc đầu nay trở lên ho có đờm, có khi có ít nhầy máu.
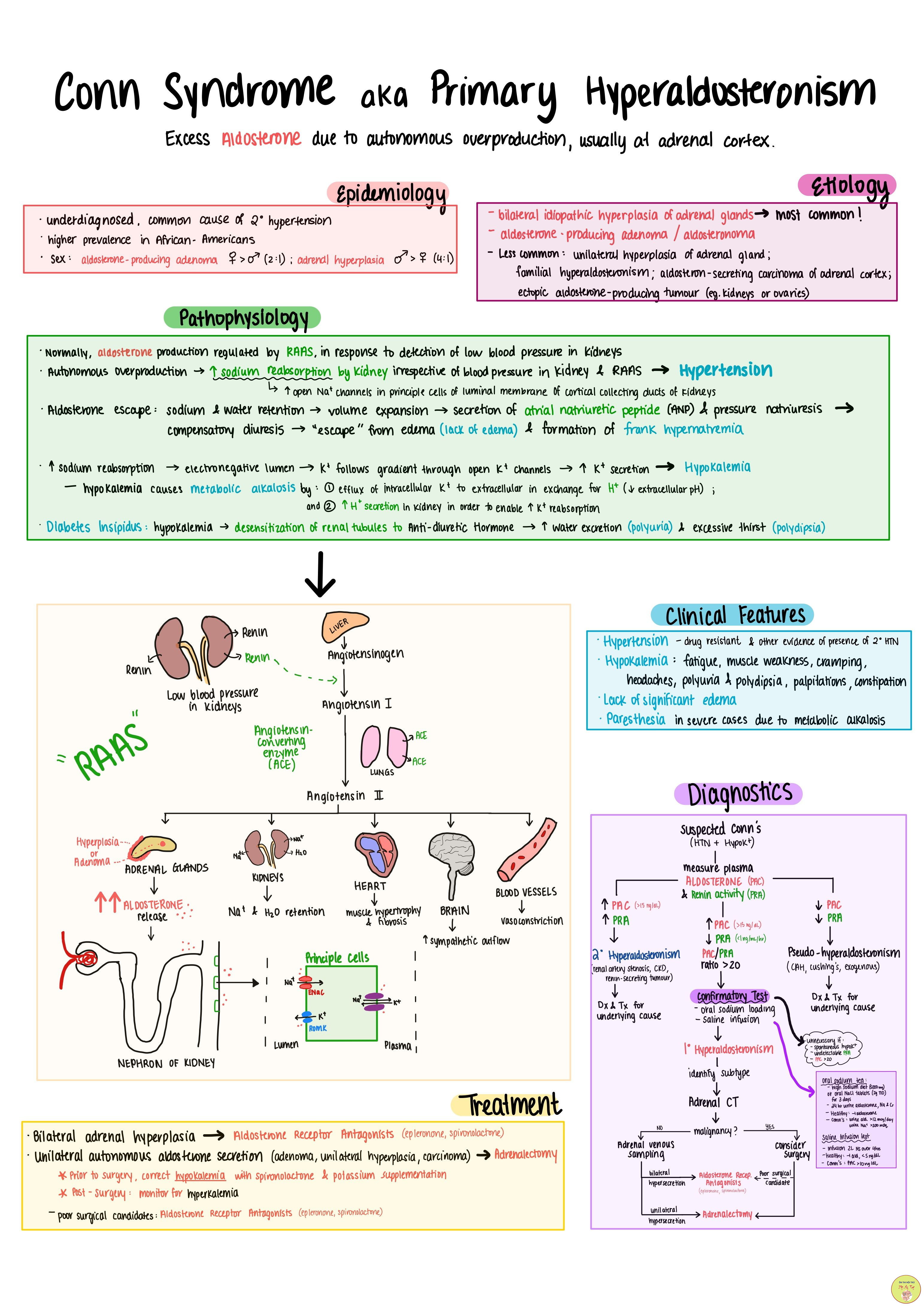
V. CẬN LÂM SÀNG
5.1. X- quang ngực
Là xét nghiệm quan trọng để chẩn đoán, trên phim thẳng; nghiêng có hình ảnh đám mờ hình tam giác đỉnh quay vào trong, đáy quay ra ngoài, hình mờ đậm, có viền rõ nét khu trú một phân thùy hay một thùy phổi. Ở trẻ nhỏ hình ảnh tam giác có thể không điển hình, có khi chỉ là đám thâm nhiễm trên một hoặc nhiều phân thùy (hình ảnh viêm phổi tập trung). Ngoài ra còn có thể thấy hạch rốn phổi
Trong viêm phổi thùy hay gặp các tổn thương bên phải. Phân biệt với hình ảnh xẹp phổi đôi khi lại gặp khó khăn. Trên lâm sàng, có thể nhìn các đường bờ của hình tam giác mờ, thường trong Viêm phổi thùy đường bờ này thẳng (trừ đám thâm nhiễm) còn trong xẹp phổi, đường bờ này cong, ngoài ra còn có sự co kéo ở xẹp phổi điển hình.
Trong viêm phổi thùy các tổn thương trên phim Xquang thường hết sau 14 ngày, số ít hết sớm sau 7 ngày. Khi nào cần chụp lại X-quang ngực: khi lâm sàng không cải thiện với điều trị được cho là thỏa đáng; có thể chụp lại ở ngày thứ 7, ngày thứ 14 hoặc trước khi cho bệnh nhân xuất viện (nếu lâm sàng tốt lên, không nên chụp nhiều lận để tránh lạm dụng tia X)
5.2. Công thức máu
Số lượng bạch cầu tăng cao từ 15.000- 40.000/ mm3 trong đó tỉ lệ đa nhân trung tính chiếm 70-80%, nếu số lượng bạch cầu dưới 5000/mm3 thì tiên lượng nặng.
Tỷ lệ huyết sắc tố bình thường hay giảm nhẹ. Sợi huyết cao 7-8 g. nhất là trong thời kỳ toàn phát
5.3. Soi cấy dịch tỵ hầu, dịch phế quản để tìm vi khẩn gây bệnh.
5.4. Cấy máu: theo một số tác giả có khoảng 20% viêm phổi thùy do phế cầu có nhiễm trùng huyết nhưng cấy máu thường âm tính.
5.5. PCR tìm vi khẩn đặc biệt: mycoplasma pneumonia, clamydia pneumonia.
5.6. CT - Scanner lồng ngực để chẩn đoán xác định trong các truờng hợp nghi ngờ viêm phổi thùy.
VI. CHẨN ĐOÁN XÁC ĐỊNH
- Sốt cao
- Hình ảnh X- quang
VII. ĐIỀU TRỊ
7.1. Chống nhiễm khuẩn
Từ trước đến nay, theo y văn, viêm phổi thùy thường do Streptococcus pneumoniae và kháng sinh ưu tiên lựa chọn là penicillin. Tuy nhiên, hiện nay do một số điểm bất lợi của việc dùng penicillin như: đau, nguy cơ phản ứng phản vệ cao, tình trạng kháng kháng sinh do đó nhóm cephalosphorin thế hệ 3 được ưu tiên sử dụng.
+ Cephalosporin thế hệ 1 :cephadin 100mg/kg/ngày tiêm bắp hoặc tĩnh mạch chia 2 lần)
+ Cephalosporin thế hệ 3 :cefotaxime 100mg/kg/ngày TB hoặc TM 2 lần/ ngày. Ceftriaxone 100mg/kg/ngày tiêm TM chậm hoặc bơm máy trong 1 giờ 1-2 lần/ ngày.
+ Chloramphenicol 100mg/kg/ngày chia 2-4 lần/ngày
Nếu sau 72 giờ không hết sốt thì chuyển kháng sinh theo kháng sinh đồ hoặc PCR vi khuẩn đặc biệt.
Thực tế lâm sàng:
Cefobid và Tobramycin
Cefobid, Tobramycin và Ciprofloxacin
Rocephin và Tobramycin
Rocephin, Tobramycin và Ciprofloxacin
VIII. THỜI GIAN ĐIỀU TRỊ
Các khuyến cáo về điều trị viêm phổi thùy là phải điều trị hết giai đoạn lui bệnh và các triệu chứng lâm sàng có thể hết sau 7 – 10 ngày nhưng các tổn thương trên phim Xquang thường trung bình hết sau 14 ngày.
Ad: BSNK
P/s: Rất mong nhận được sự đóng góp của các bác để Ad hoàn thiện bài hơn!